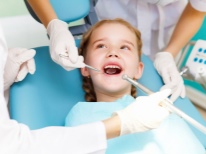
Bronsita obstructivă la copii
Bolile pentru care respirația este afectată sunt cele mai frecvent întâlnite în practica pediatrică. Simptomul principal al acestor boli este tusea. Conducerea sa poate exprima îngustarea bronhiilor.
Ce este?
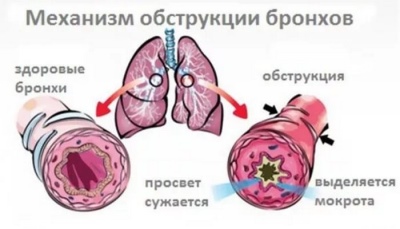
Cu bronsita obstructivă, există o îngustare puternică a bronhiilor - o obstrucție. Această condiție este cauzată de numeroase cauze și factori provocatori. Respirația este afectată datorită obstrucției. La câteva zile după declanșarea bolii, toate simptomele încep să progreseze, ducând la o agravare a stării copilului.
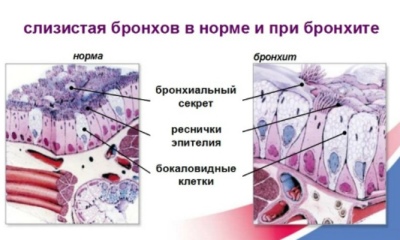
Crinul microscopic acoperă arborele bronșic. Acestea sunt situate pe suprafața celulelor care formează bronhiile. După expunerea la factorii de provocare, mișcarea cilia este perturbată, ceea ce contribuie și la încălcarea secreției de spută și la creșterea obstrucției.
cauzele
Orice bronșită se dezvoltă numai după expunerea corpului copiilor la diferiți factori provocatori. Sunt destul de mulți. Ele sunt deosebit de periculoase pentru nou-născuți și sugari.
Imunitatea copiilor din primul an nu a fost încă pe deplin formată. Orice agent care este străin corpului unui copil poate provoca inflamații severe în bronhii. Acest lucru duce imediat la bronșic.
Motivele care pot provoca boli includ:
Infecții virale. Cea mai frecventă cauză a bolii: virusurile gripale și parainfluenza, MS - un virus, adenovirusuri. Acestea pătrund cu ușurință în tractul respirator superior al bebelușului și s-au răspândit rapid prin sânge, ajungând la bronhii și plămâni. Infecțiile virale sunt principala cauză a obstrucției bronșice la copii în primele luni de viață.
Bacterii. Streptococi, stafilococi și moraccella sunt cele mai frecvente cauze care pot cauza forme bacteriene ale bolii. Aceste microorganisme contribuie la dezvoltarea inflamației severe, ceea ce duce la o îngustare pronunțată a lumenului bronhiilor. Boala cauzată de flora bacteriană are un curs mai sever și necesită terapie intensivă.
Alergii. Când un alergen intră în organism, sistemul imunitar este activat. Aceasta contribuie la o eliberare mare în sânge a diferitelor substanțe biologic active, care spasmă puternic bronhiile. Cu alergii, respirația este în mod semnificativ afectată și scurtarea respirației crește.
Inhalarea aerului poluat. Locuind în apropierea unor mari întreprinderi sau fabrici industriale, copilul are un risc mai mare de obstrucție bronșică. Aceasta se întâmplă ca urmare a intrării constante a celor mai mici substanțe toxice în bronhiile mici. Emisiile industriale conduc rapid la dezvoltarea insuficienței respiratorii.
Prematuritate. În al treilea trimestru de sarcină, apare formarea finală a organelor respiratorii ale viitorului copil. Acest proces are loc aproape până în zilele de naștere. Dacă, din anumite circumstanțe, copilul se naște mai devreme, riscul de subdezvoltare respiratorie crește de mai multe ori. Un astfel de defect anatomic conduce adesea la afectarea funcției respiratorii.
Abandonarea rapidă a alăptării. Copiii care au primit sânii într-un timp foarte scurt au un risc mai mare de a suferi bronșită.Pentru a combate diferite infecții, aveți nevoie de un nivel bun de imunitate. În timpul alăptării, bebelușii primesc un număr mare de imunoglobuline G. Acești anticorpi protectoare îi ajută să nu se îmbolnăvească în timpul perioadelor de răceală sezonieră și să protejeze împotriva dezvoltării bolilor sistemului bronhopulmonar.
Cum se întâmplă?
Influența factorului provocator conduce la apariția unei inflamații severe. Majoritatea virușilor și bacteriilor intră în organism prin tractul respirator superior. Depunând pe celulele epiteliale căptușind organele respiratorii, ele încep să aibă un efect toxic puternic.
Perioada de incubație este diferită și depinde de caracteristicile microorganismelor particulare care cauzează boala. În medie, este de 7-10 zile. În acest moment, copilul nu prezintă plângeri. Nu există semne specifice ale bolii în timpul perioadei de incubație. Doar copiii slăbiți pot simți o mică oboseală și somnolență.
După sfârșitul perioadei de incubație, apar primele simptome specifice acestei boli. Un proces inflamator activ care apare în arborele bronșic contribuie la încălcarea secreției mucoase și a sputei.
La copiii care au defecte anatomice în structura bronhiilor, bronhiile sunt foarte înguste. Obstrucția bronșică la astfel de copii se dezvoltă mult mai des și este mult mai dificilă.
tipuri
Cursul bolilor asociate cu obstrucția bronșică poate fi diferit. Aceasta depinde de starea inițială a imunității copilului, de caracteristicile structurii anatomice ale organelor sistemului respirator, precum și de cauza care a cauzat boala.
În funcție de frecvența apariției, poate fi împărțită toată bronșita obstructivă:
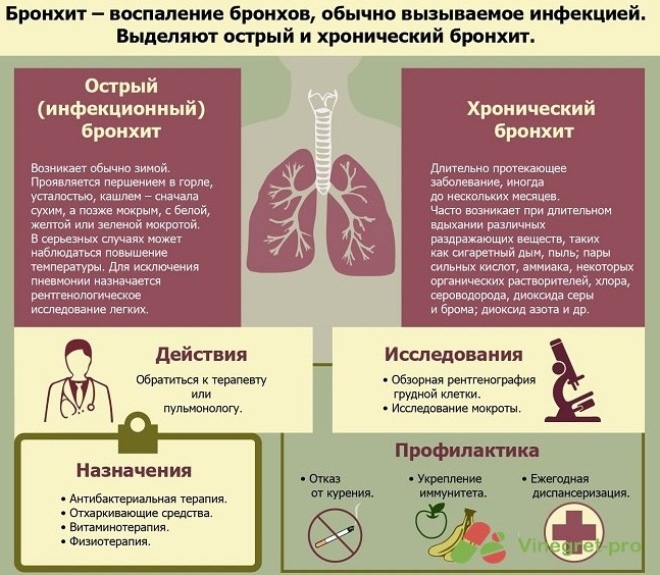
Sharp. Aceste variante ale bolii apar pentru prima dată. Acestea durează, în medie, 1-2 săptămâni. După tratament, bebelușul este complet vindecat.
Cronică. Poate fi recurentă. Progrese cu perioade de exacerbări și remisiuni. În cazul tratamentului insuficient de calitate sau al prezenței bolilor concomitente la un copil, formele acute devin cronice.
După severitate:
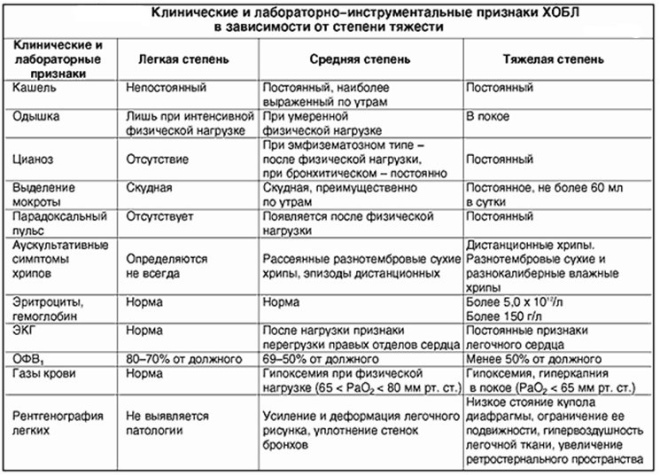
plămâni. Continuați cu simptome minime. Bine tratat. După tratament, bebelușii se recuperează pe deplin. Efectele pe termen lung ale bolii nu apar.
Grad mediu. Tuse mai puternic, hacking. Temperatura corpului în bronșita obstructivă moderată severă crește la 38 de grade. Dispneea poate crește. Starea generală a copilului suferă foarte mult. În unele cazuri, sunt necesare spitalizare și terapie intensivă.
Heavy. Procedați cu o încălcare marcată a stării generale și a bunăstării copilului. Temperatura corpului crește până la 38,5-39,5 grade, dificultăți de respirație severe, însoțite de semne de insuficiență respiratorie. Tratamentul se efectuează numai în condițiile unui spital pentru copii și cu dezvoltarea insuficienței cardiopulmonare - în unitatea de terapie intensivă.
simptome
Reducerea lumenului bronșic și încălcarea secreției de spută determină copilul să aibă semne specifice ale bolii:
tuse. Apare la 2-3 zile după terminarea perioadei de incubare. Tusea de hacking îl deranjează mai mult pe copil în timpul zilei. Poate fi paroxismal.
Dificultăți de respirație. Se întâmplă cu boală moderată și severă. Când dispneea mărește numărul de mișcări respiratorii într-un minut. Bebelușii respiră adesea. Acest simptom poate fi văzut din lateral, acordând atenție mișcării pieptului în timpul respirației.
Amețeli în piept în timpul expectorării. Cu obstrucție bronșică, sputa devine foarte densă și groasă. Toate încercările de curățare duc la creșterea durerii în zona toracică.
Creșterea temperaturii corpului. Se mărește la 37-39,5 grade.Formele bacteriene ale bolii sunt însoțite de o temperatură mai ridicată.
Albastru triunghi nasolabial. Pielea din această zonă de pe față este foarte subțire și sensibilă. O scădere pronunțată a nivelului de oxigen din sânge duce la dezvoltarea acrocianoză (albastră) în această zonă. Pe fundalul feței palide, triunghiul nazolabial contrastează puternic.
Încălcarea respirației nazale și înroșirea gâtului. Aceste simptome secundare se regăsesc în infecțiile virale și bacteriene și apar adesea la un copil cu bronșită obstructivă.
Somnolență severă și stare de rău. Copii bolnavi refuză să mănânce, încep să fie capricios. Copiii mici cer mai multe pixuri. Atacurile dureroase provoacă copilul să înceapă să plângă.
Sete. Manifestată în timpul intoxicației severe a corpului. Cu cât este mai severă boala, cu atât este mai pronunțat acest simptom la copil.
Mișcarea activă a coastelor în timpul respirației. Miscările respiratorii au o amplitudine mare și devin vizibile din lateral.
Respirație tare. În timpul mișcărilor de respirație, există sunete de bubble. Acestea rezultă din trecerea aerului prin bronhii bine închise.
diagnosticare
Când apar primele semne de obstrucție bronșică, copilul trebuie arătat pediatrului. Medicul va efectua un examen clinic și va recomanda examinări suplimentare. Astfel de teste sunt necesare pentru a determina severitatea și cauza bolii.
Pentru diagnosticul bronșitei obstructive se utilizează:
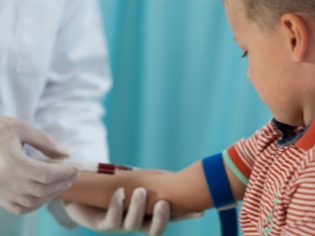
Test de sânge general. Creșterea numărului de leucocite și ESR accelerate indică prezența unui proces inflamator. Modificările și modificările în formula leucocitelor permit clarificarea naturii virale sau bacteriene a bolii.
Biochimie de sânge. Vă permite să identificați prezența complicațiilor care se dezvoltă cu patologie respiratorie. De asemenea, folosit pentru diagnosticul diferențial.
Radiografia pieptului. Această metodă este utilizată la copiii cu vârsta peste un an. Acest studiu permite stabilirea gradului de îngustare a bronhiilor, precum și identificarea bolilor pulmonare asociate.
Spirometrie. Ajută la evaluarea afectării funcționale. Indicațiile de inhalare forțată și de expirație permit medicilor să concluzioneze despre prezența și severitatea obstrucției bronhice.
Teste specifice de laborator pentru identificarea alergenilor. Este necesar să se stabilească cauza obstrucției bronșice la copiii cu formă alergică a bolii.
Diagnostice diferențiale
Reducerea lumenului bronhiilor se constată nu numai în bronșita obstructivă. Sindromul de obstrucție bronșică poate fi în diferite boli. Pentru a stabili corect diagnosticul, este necesar un diagnostic diferențial.
Cel mai adesea bronșita obstructivă poate fi confundată cu:
Sângerarea laringotraheită. Cel mai adesea cauzate de viruși. De obicei apare la 3-4 zile după declanșarea unei infecții virale. Caracterizată de apariția tusei lacrimogene și dificultăți de respirație severe.
Alveolita obliterantă. În această boală apare creșterea stratului epitelial intern al bronhiilor, ceea ce duce la apariția și acumularea sputei spumoase. De obicei, tusea este paroxistică. Adesea, boala conduce la apariția diferitelor complicații.
Bronșită acută. Simptomele sunt similare. Numai spirometria poate stabili cu precizie diagnosticul corect.
Infecția cu paraziți. Unii viermi în timpul dezvoltării în organism cu un flux de sânge pot cădea în arborele bronhopulmonar. În curs de dezvoltare, ele emit numeroase produse din activitatea lor vitală, care au un efect toxic.
Fibroza chistică. Această boală este congenitală. De obicei, copiii se dezvoltă prost, rămânând în urma dezvoltării fizice de la colegii lor. În timpul unei exacerbări, există o tuse puternică cu spută dificilă și foarte vâscoasă.Cursul bolii este destul de dificil. Boala necesită tratament sistemic.
Consecințe și complicații
Frecvența bronșitei obstructive poate duce la apariția tulburărilor respiratorii persistente la copii. Cu imunitate redusă la copil, toate exacerbările noi apar într-o perioadă relativ scurtă de timp.
Tratamentul slab sau diagnosticul tardiv al bolii contribuie la dezvoltarea de complicații în viitor. Persistența obstrucției bronșice poate duce la dezvoltare astm bronșic, mai ales dacă cauza îngustării lumenului bronhial a fost o alergie.
Tusea lungă și hackingul contribuie la formarea bronșiectazei. În această patologie, secțiunile distale ale bronhiilor sunt extinse pentru a forma cavități suplimentare. Bronchiectazia contribuie la apariția scurgerii respirației cu o creștere a insuficienței respiratorii. Chirurgia este efectuată pentru a elimina această afecțiune.
În timpul exacerbării bronșitei obstructive cauzate de o infecție bacteriană, procesul inflamator se poate răspândi în plămâni.
În acest caz, apare pneumonie sau absces. Acestea, la rândul lor, duc la o deteriorare a bunăstării copilului. Tratamentul antibiotic intensiv este necesar pentru eliminarea tumorilor purulente.
tratament
Diferite metode de tratament sunt utilizate pentru a elimina simptomele adverse ale bolii. După examinarea copilului și efectuarea unui diagnostic, pediatrul va recomanda un regim specific de tratament, care este prevăzut în ghidurile clinice. Aceste evoluții medicale conțin algoritmul necesar de acțiuni ale medicilor în identificarea unei patologii specifice.
trata obstrucție bronșită rezultă din primele zile, după apariția simptomelor. Prescrierea timpurie a medicamentelor ajută la rezolvarea tuturor manifestărilor adverse ale bolii și la prevenirea cronicității. Preparatele care elimină obstrucția bronșică și contribuie la o mai bună evacuare a sputei sunt prescrise de medicul curant.
Pentru tratamentul bronșitei obstructive, utilizați:
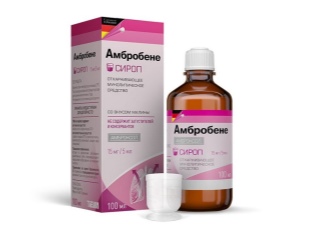
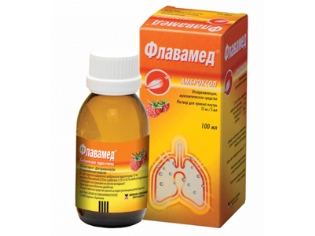
- Mijloace cu acțiune mucolitice. Ele ajută la diluarea sputei groase și contribuie la o mai ușoară descărcare prin arborele bronhopulmonar. Preparatele pe bază de ambroxol sunt utilizate pe scară largă în practica pediatrică. "Ambrobene", "Lasolvan", "FlavamedAjută la eliminarea chiar și a unei tuse puternice. Numit după vârstă, de 2-3 ori pe zi timp de 7-10 zile.
- Antipiretice. Numiți când temperatura crește peste 38 de grade. La copii, se folosesc diferite produse pe bază de paracetamol. Nu sunt alocate pentru utilizare pe termen lung. Poate provoca reacții alergice și efecte secundare.
- Bronhodilatator. PConceput pentru a elimina blocajele din bronhii și pentru a îmbunătăți respirația. Numiți de obicei sub formă de aerosoli sau inhalări. Efectul se realizează în 10-15 minute. Bronhodilatatoarele cu acțiune pe termen scurt pe bază de salbutamol acționează în 5 minute.
- Produse combinate care conțin bronhodilatatoare și preparate anticholinergice. Pentru a îmbunătăți conductivitatea bronșică la copii este folosit "Flomax“. Se administrează prin inhalare. Dozajul și frecvența inhalării se efectuează ținând cont de vârsta copilului. De obicei, medicamentul este prescris de 3-4 ori pe zi.
- Antihistaminicele. Ajută să facă față simptomelor adverse în forme alergice ale bolii. Copiii folosesc medicamente pe bază de loratadină, "Claritin"," Suprastin ". Numit de 1-2 ori pe zi, de obicei dimineața. Descărcat timp de 7-10 zile. Cu un curs mai sever - timp de 2-3 săptămâni.
- Complexe de vitamine îmbogățite cu seleniu. Aceste substanțe sunt necesare pentru a combate intoxicația. Componentele biologic active care sunt prezente în complexul de vitamine, ajută copilul să lupte împotriva infecțiilor și să îmbunătățească sistemul imunitar. Seleniul este necesar pentru munca activă de imunitate.
- Glucocorticosteroizi. Folosit cu curs sever și prelungit al bolii. De obicei, a fost inhalat "Pulmicort". Medicamente prescrise pentru utilizare pe termen lung. Aplicați de 1-2 ori pe zi pentru a obține un rezultat bun stabil. Poate provoca efecte secundare cu utilizare prelungită.
- Blocante ale receptorilor leukotrienici. Ajută la eliminarea rapidă a bronhospasmului. Au un efect de durată. Droguri "singular"Începe să aibă efect în decurs de 2 ore după ingestie. Se aplică 1 dată pe zi.
Tratamentul la domiciliu
Ajutați copilul să facă față bolii nu numai cu medicamente și pastile. Folosirea medicamentelor preparate acasă, ajută de asemenea la eliminarea tusei și îmbunătățirea bunăstării copilului.
Metodele care sunt sigure și eficiente pentru auto-aplicare includ:
Băutură caldă abundentă. Apă minerală alcalină perfect potrivită, încălzită la o temperatură de 40-45 de grade. Sunt numiți cu 20 de minute înainte sau o oră după mese, de 3-4 ori pe zi. Cursul de tratament este de 7-10 zile. Puteți folosi "Essentuki" sau "Borjomi".
Licorice rădăcină. Acest remediu minunat îmbunătățește secreția de spută și promovează o mai bună expectorare. Trebuie utilizat cu atenție, având în vedere posibilele reacții alergice. Ea se descurcă bine chiar și cu o tuse puternică.
Taxe pentru san. Compoziția unor astfel de preparate farmaceutice include mai multe plante medicinale cu efecte expectorante și antiinflamatorii. Licorice, piciorus, salvie ajută să facă față tusei și să îmbunătățească conductivitatea bronhiilor.
Suc de rechin. Pentru prepararea unui astfel de medicament de casă, va face ridicheza neagră obișnuită. Pentru a face 250 ml de băutură, aveți nevoie doar de o linguriță de suc. Înainte de utilizare, adăugați mierea la gust.
Exerciții de respirație
Se aplică după dizolvarea procesului acut. De obicei, o astfel de gimnastică se desfășoară în zilele 5-6 de la începutul bolii. Succesiunea corectă a mișcărilor respiratorii ajută la normalizarea activității sistemului respirator și pentru a face față simptomelor adverse.
Pentru a îmbunătăți scurgerea sputei, atunci când se efectuează exerciții de respirație, se ia o respirație ascuțită și scurtă. Expirația este destul de lentă și netedă. În timpul expirării ar trebui să fie luate în considerare la 5. Fiecare set de exerciții constă în 3-4 repetări. Se recomandă practicarea zilnică. Chiar și în timpul remisiunii, exercițiile de respirație vor fi foarte utile.
Cum să efectuezi exerciții de respirație în detaliu în formularul de mai jos.
alimente
Dieta unui copil care suferă de obstrucție bronșică trebuie să fie completă și să conțină toate substanțele nutritive și vitaminele necesare.
Alaptarea în perioada acută a bolii nu trebuie anulată. Împreună cu laptele matern, copilul primește toți anticorpii de protecție necesari care îi ajută să lupte împotriva infecției care provoacă bronșită.
Copiii în vârstă trebuie să mănânce fracționați, cel puțin 5-6 ori pe zi. În dieta copilului ar trebui să includă o varietate de alimente proteice. Este mai bine ca, la fiecare masă, bebelușul să primească un fel de sursă de proteine. Vițel perfect, iepure, pui sau pește.
Încercați să alegeți mai multe soiuri slabe. Alimentele grase sunt absorbite mai mult de corpul unui copil slab. Puteți completa proteinele cu cereale și legume. Produsele lactate proaspete fermentate sunt, de asemenea, bine adaptate ca alimente cu proteine. Vor fi o gustare de dimineață sau o cină secundă.
Toate felurile de mâncare sunt mai bune la abur, coapte sau coapte. Ar trebui să fie o consistență mai fluidă. Purele de fructe și legume sunt perfecte pentru copiii mai mici. Nu este necesar ca copilul să se alimenteze din borcane. O alegere bună ar fi prajit conopidă sau cartofi, fierte la domiciliu.
Copilul trebuie să bea suficient lichid.Ca băuturi, puteți folosi compoturi, diverse băuturi din fructe și sucuri din fructe și fructe de pădure. Fructele congelate sunt, de asemenea, potrivite pentru a face decocții sănătoase. Încercați să dați copilului mai multă apă fiartă. Acest lucru va ajuta la eliminarea simptomelor adverse de intoxicare.
profilaxie
Pentru ca bebelușul să nu sufere de bronșită obstructivă, utilizați următoarele recomandări:
Vizitați în mod regulat medicul dentist. Adesea, prezența dinților carioși și netratați conduce la dezvoltarea diferitelor patologii infecțioase. Asigurați-vă că bebelușul își periază frecvent dinții.
Nu permiteți răceala. Orice boli respiratorii frecvente, care apar în principal în sezonul rece, duc la perturbarea organelor respiratorii și reduc imunitatea. Riscul de obstrucție bronșică la copiii bolnavi frecvent crește de mai multe ori.
Consolidarea imunității. Plimbările active în aerul proaspăt, o alimentație bună și regimul zilnic corect contribuie la funcționarea normală a sistemului imunitar.
Tratarea la timp a bolilor inflamatorii ale tractului respirator superior. Copiii care suferă de otită cronică sau sinus, au o probabilitate mai mare de a dezvolta bronșită obstructivă în viitor. Pentru a preveni acest lucru, vizitați otolaringologul împreună cu copilul dumneavoastră în mod regulat.
Folosiți umidificatoare de cameră speciale.. Aerul prea uscat contribuie la insuficienta respiratorie. Umidificatoarele de cameră contribuie la crearea unui microclimat confortabil și fiziologic favorabil în orice cameră.
După complexul de tratament, bebelușii se simt mult mai bine. Ei au respirație normală, dificultăți de respirație. Cu o terapie selectată în mod corespunzător, nu se produce trecerea unui proces acut sau cronic. Respectarea recomandărilor preventive ajută la prevenirea apariției unor noi exacerbări în viitor.
Dr. Komarovsky vă va spune mai multe despre bronșita obstructivă în videoclipul de mai jos.