Screening-ul în timpul sarcinii la 12 săptămâni: cum o fac și ce arată?
Dacă sarcina este neuniformă, mama se simte bine, atunci pentru prima dată ea va putea să-i privească copilul în timpul primului screening la aproximativ 12 săptămâni de sarcină. Acesta este un studiu de screening în acest moment, vom spune în acest articol.
Ce este?
Există trei proiecții pentru sarcină. Se recomandă menținerea primului Minister al Sănătății pe o perioadă de 11-13 săptămâni, a 12-a săptămână este considerată optimă. Apoi, studiul de screening are loc în al doilea și al treilea trimestru (la 16-24 săptămâni și la 30-36 săptămâni).
Studiul, care se desfășoară la începutul procesului de purtare a unui copil, include ultrasunetede asemenea analiza biochimică a sângelui pentru conținutul hormonului hCG și a proteinei PAPP-A. Pentru un număr de markeri caracteristici care se găsesc în camera de diagnosticare cu ultrasunete, precum și concentrația de hormoni și proteine în analiza unei femei însărcinate, se face un calcul preliminar al riscurilor unui copil cu patologii genetice incurabile și fatale.
Acest stadiu al diagnosticului prenatal relevă femeilor care au cel mai probabil un copil cu sindrom Down, sindromul Turner și Cornelia de Lange, sindromul Patau, sindromul Edwards, defecte de tub neural gros și alte anomalii de dezvoltare care nu lasă nici o șansă pentru un tratament. și viața normală.
Anterior, screening-ul a fost efectuat numai pentru femeile însărcinate care sunt expuse riscului - femeile care au deja vârsta de 35 de ani și mai mult, rămân gravide prin relația de sânge, aceia care au avut anterior copii cu probleme genetice sau femei care au rude cu boli ereditare. din partea mea sau din partea soțului meu. Dacă mama însărcinată a luat medicamente care sunt interzise în timpul perioadei precoce a copilului, ea a fost prescris, de asemenea, un studiu de screening.
Acum, acest diagnostic este prescris tuturor sexului corect într-o "poziție interesantă". Desigur, o femeie poate, din motive personale, și poate refuza screening-ul, dar acest lucru nu este în întregime rezonabil, deoarece examenul în sine nu obligă pe nimeni la nimic.
Trebuie remarcat faptul că Conform rezultatelor screening-ului în timpul sarcinii la 12 săptămâni, nimeni nu va face nici un diagnostic. Acest lucru nu face parte din sarcina de a examina cercetarea. O femeie va fi luată în considerare numai în legătură cu riscurile individuale care dau naștere unui copil bolnav și dacă sunt sănătoase, poate fi stabilită prin alte metode care vor fi recomandate de un obstetrician și de un genetician în cazul în care riscurile sunt ridicate.
Primul screening este considerat cel mai important și informativ. Acestea o efectuează gratuit în cadrul consultărilor la locul de domiciliu, instrucțiunile pentru efectuarea unui test de sânge și un bilet în camera de examinare cu ultrasunete sunt eliberate de către medicul căruia femeia a înregistrat-o pentru sarcină.
Procedura și pregătirea
În timpul examinării perinatale în primul trimestru, este foarte important să urmați o procedură strictă.Diagnosticarea și transmiterea de sânge dintr-o venă cu ultrasunete este planificată pentru o zi, astfel încât intervalul dintre aceste două acțiuni să fie minim.
De obicei, ei sunt examinați mai întâi într-o cameră de examinare cu ultrasunete și apoi, cu o formă completă, sunt duși în camera de tratament pentru a dona sânge. Totuși, în unele consultări, ordinea este inversată. În orice caz, ambele sondaje sunt în curs într-o singură zi.
Pentru ca rezultatele testului să nu fie afectate de factori negativi, care includ modificări biochimice în sânge, acumularea de gaze în intestine, femeia este recomandată pregătiți cu atenție pentru diagnostic. Două zile ar trebui să urmeze o dietă scurtă - nu mâncați alimente grase și foarte dulci, prajite și afumate, cu șase ore înainte ca testul de sânge să nu mănânce deloc. Un test de sânge este luat pe stomacul gol.
Înainte de ultrasunete pentru câteva ore ar trebui să ia "Smektu" sau "Espumizan"Pentru a scăpa de gazele intestinale, care sunt tovarăși fideli ai sarcinii, deoarece pot exercita presiune asupra organelor pelvine și rezultatele ultrasunetelor pot fi inexacte.
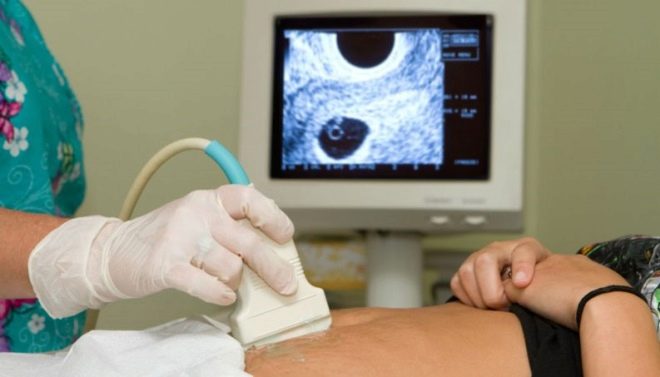
Ecografia la 12 săptămâni se efectuează cu o sondă transvaginală.; a doua cale este pe stomac, până când oferă o imagine clară și înțelegerea a ceea ce se întâmplă în interiorul uterului.
În ziua stabilită, o femeie vine la biroul obstetrician-ginecolog, este cântărită, măsurată înălțimea ei și este completat un chestionar detaliat. Cu cât mai multe date conțin, cu atât mai precis vor fi calculate riscurile. Datele privind sarcinile anterioare, întreruperile, avorturile, vârsta și greutatea unei femei, datele despre obiceiurile sale proaste (fumatul, alcoolul), informații despre soțul ei și starea de sănătate a rudelor apropiate sunt introduse în chestionar.
Apoi va exista o ecografie și apoi o donare de sânge. Rezultatele generale vor face un singur formular, un program special "compara" portretul genetic al unei femei însărcinate, împreună cu analizele ei, cu "portretele" femeilor cu riscuri mari de a naște un copil bolnav. Ca urmare, va fi dat un calcul individual.
examinarea cu ultrasunete
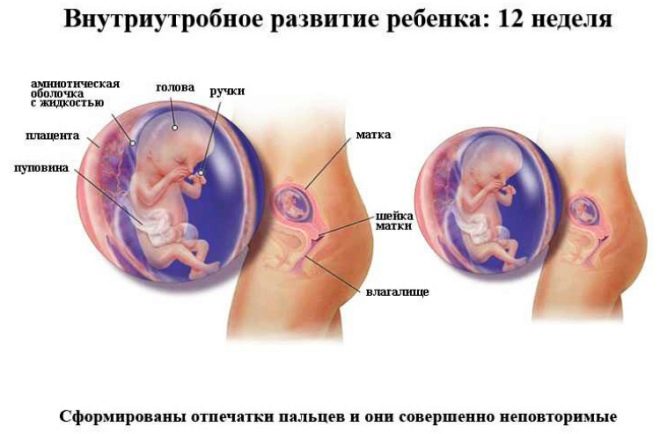
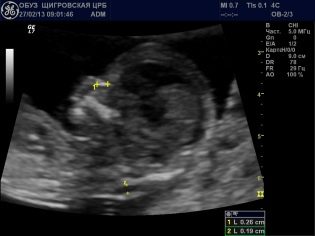
În camera de ultrasunete, medicul examinează copilul, determină dacă totul este bine cu el, în care locul cavității uterine este înrădăcinat și, de asemenea, verifică bebelușul pentru prezența markerilor care prezintă o mare probabilitate de a avea un copil cu sindroame genetice. În 12 săptămâni, mama viitoare va putea să-și vadă copilul, să asculte bătăile inimii sale mici și să vadă de asemenea mișcările fătului, pe care nu le simte fizic.
Doctorul din protocolul de screening al primului trimestru va indica cu siguranta câte fetusi sunt vizualizati in uter, arată ele semne de activitate vitală, și descriu, de asemenea, dimensiunile principale, care vor clarifica momentul "situației interesante" și vor afla cum se desfășoară dezvoltarea cruzimilor.
Indicatorii ratei de dezvoltare la 12 săptămâni sunt:
Femea capului fetal (FH) - 58-84 mm, cel mai adesea - 71 mm.
Dimensiunea coccyx-parietală (CTD) este de 51-59 mm, cel mai adesea de 55 mm.
Dimensiunea capului biparien (BPR) este de 18-24 mm, cel mai adesea de 21 mm.
Rata de inima (HR) - 140-170 batai pe minut.
Activitatea motrică este prezentă.
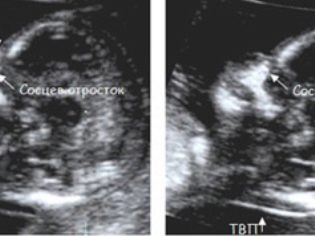
În plus, medicul determină cele două cele mai importante pentru diagnosticul patologiilor genetice ale markerului - grosimea spațiului gulerului și prezența semințelor nazale în miezuri. Faptul este că la copiii cu defecte grele de dezvoltare, gâtul este mărit datorită fluidului subcutanat (puffiness), iar nasul este aplatizat. Luați în considerare faptul că oasele faciale rămase nu vor fi disponibile decât în jumătate sau două luni calendaristice.
TVP (grosimea gulerului) la 12 săptămâni fără patologii nu depășește intervalul de 0,7-2,5 mm. În cazul în care bebelușul are acest parametru ușor depășit, se recomandă ca mama în așteptare să fie supusă unei scanări cu ultrasunete din nou într-o săptămână. În cazul în care TVP depășește în mod semnificativ limitele superioare ale normei, va fi necesară o examinare suplimentară, riscul de a se naște o creștere a copilului bolnav. Este vorba despre exces de la 3,0 mm și mai sus.
Este mult mai dificil să vezi pietrele nazale, ele nu sunt întotdeauna vizualizate la 12 săptămâni, fătul se poate relaxa la senzorul medicului și cu încăpățânare nu vrea să se întoarcă și să lase nasul tău măsurat. Dacă acest lucru a fost reușit, valorile lungimii oaselor nasului în acest moment sunt considerate a fi valori normale care nu depășesc intervalul de 2,0-4,2 mm
Dacă medicul a indicat că la 12 săptămâni aceste ossicles nu sunt vizualizate sau dimensiunile lor sunt mai mici de 2 mm, programul care calculează riscurile va crește probabilitățile individuale ale nașterii unui copil cu sindromul Down, Turner, Patau.
De fapt, un copil poate avea doar un nas miniatural mic, care este încă dificil de capturat în termeni numerici, mai ales pe vechiul scanner cu ultrasunete cu o claritate scăzută a imaginii.
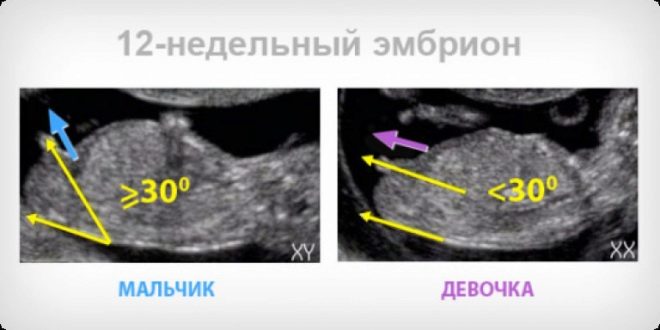
Teoretic, la 12 săptămâni, puteți încerca deja să determinați sexul copilului, deoarece organele genitale externe se formează și dacă copilul este situat convenabil și deschis la ochiul diagnosticianului, acestea pot fi ușor observate. Cu toate acestea, nu trebuie să se aștepte ca medicul să garanteze că este un băiat sau o fată care se va naște. Sexul în acest moment poate fi numit probabil (probabilitatea unei lovituri corecte este de aproximativ 75-80%). Mai exact, medicul va evalua caracteristicile sexuale ale copilului la următorul ultrasunete, după 16-17 săptămâni de sarcină.
În plus, la sfârșitul primului trimestru, ultrasunetele examinează amenințările posibile ale întreruperii gestației - pereții îngroșați ai uterului pot indica prezența hipertoniei, precum și starea cervixului, a trompelor uterine, a canalului cervical.
Test de sânge biochimic
În analiza sângelui venos al unei femei însărcinate, un tehnician de laborator detectează cantitatea de hCG hormon și proteine plasmatice PAPP-A conținute în acesta. Datorită faptului că doar două componente sanguine sunt evaluate, primul test de screening este numit "test dublu". Rezultatele acestui studiu, spre deosebire de datele cu ultrasunete pe care o femeie le dă imediat după trecere, vor trebui să aștepte de la câteva zile până la câteva săptămâni - depinde de cât timp coada se aliniază pentru cercetare într-un laborator medical genetic acreditat.
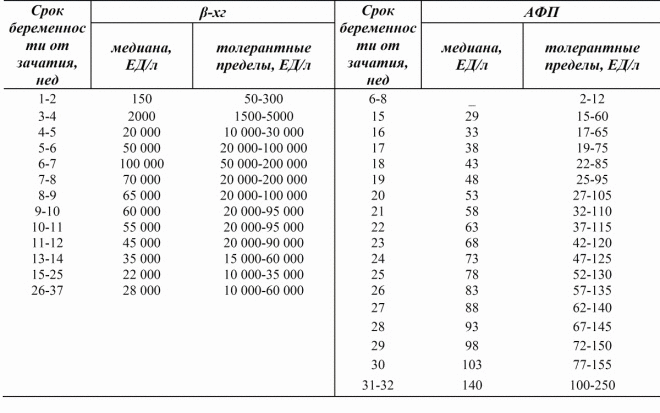
Puteți ghici doar ce numere vor fi rezultatul analizelor, deoarece laboratoarele individuale utilizează propriile standarde pentru calcule. Pentru a simplifica decodificarea, este obișnuit să vorbim despre rata de PAPP-A și hCG în MoM - un multiplu al medianului. Cu o sarcină sănătoasă, când atât copilul cât și mama se descurcă bine, ambele valori se încadrează în intervalul de la 0,5 până la 2,0 MOM.
Fluctuațiile de la acest interval la o parte mai mare sau mai mică dau naștere la o mulțime de experiențe la femeile gravide și la femei Există multe motive posibile pentru motivele:
Creșteți hCG. O "bustă" a acestui indicator poate fi un semn al sindromului Down la un copil, precum și un semn că o femeie poartă mai mult de un copil. 2 fructe împreună dau o creștere dublă practică a normei hormonului. HCG crescut poate fi o femeie care suferă de obezitate, edem, toxicoză, diabet și hipertensiune arterială.
Scăderea hCG. Nivelurile insuficiente ale acestui hormon, inerente numai femeilor însărcinate, sunt caracteristice dezvoltării sindromului Edwards și pot indica, de asemenea, probabilitatea unui avort spontan sau o întârziere în dezvoltarea copilului.
Reduceți PAPP-A. Scăderea proteinei plasmatice dintr-o probă indică uneori dezvoltarea unor condiții precum sindromul Down, Patau, Edwards, Turner. De asemenea, o cantitate insuficientă a acestei substanțe indică deseori o malnutriție a unui copil, că miezul este deficient în nutrienții și vitaminele de care are nevoie pentru o dezvoltare normală.
Creșterea PAPP-A. Creșterea proteinei într-o probă nu are o mare valoare diagnostică în ceea ce privește calcularea riscului posibil de anomalii cromozomiale. Acest indicator poate fi mai mare decât în mod normal cu dublu sau triplu, precum și cu o tendință la făt mare.
Cum este calculul riscului?
Rezultatele testelor și ultrasunetelor, precum și toate informațiile disponibile despre starea de sănătate a femeii însărcinate și vârsta ei sunt încărcate într-un program special.Calculul riscului individual este efectuat, prin urmare, de o mașină, dar persoana - geneticianul - verifică rezultatul.
Bazat pe o combinație de factori individuali riscul poate arăta ca un raport de 1: 450 sau 1: 1300 pentru fiecare boală. În Rusia, riscul este considerat a fi 1: 100. Riscul de prag este de 1: 101 - 1: 350. Astfel, dacă o femeie însărcinată este luată în considerare în legătură cu probabilitatea unui copil cu sindromul Down 1: 850, aceasta înseamnă că unul din 850 copii la femei și indicatori sănătoși identici , vârsta și alte criterii vor fi născuți bolnavi. Restul de 849 se vor naște sănătoși. Acesta este un risc scăzut, nu trebuie să vă faceți griji.
Femeile pentru care diagnosticarea de screening la 12 săptămâni prezintă un risc ridicat pentru o anumită boală genetică sunt recomandate pentru diagnosticarea suplimentară, deoarece screening-ul în sine nu poate fi considerat o bază pentru un verdict final, el nu este atât de precis. Puteți trece un test ADN neinvaziv. O astfel de analiză valorează câteva zeci de mii de ruble și o face exclusiv în centrele și clinicile medicale genetice.
Dacă analiza confirmă suspiciunea, trebuie să continuați testul invaziv.
Amniocenteza sau biopsia corionică pot fi oferite imediat, fără a pierde timp și bani pentru examinarea celulelor sanguine ale unui copil izolate din sângele mamei, așa cum se face cu un test ADN neinvaziv. Cu toate acestea, biopsia și amniocenteza implică penetrarea în membrane pentru a colecta materialul pentru analiză. Procedura se efectuează sub controlul ultrasunetelor numai de către medici cu experiență, totuși riscul de infectare a fătului, revărsarea apelor, întreruperea sarcinii rămâne.
Dacă sunteți de acord sau nu de acord să urmați un studiu invaziv cu riscuri ridicate este o chestiune privată pentru fiecare femeie și nimeni nu o poate face să meargă la ea. Precizia analizei este de 99,9%. Dacă ipotezele dezamăgitoare sunt confirmate, femeii îi este dată o direcție de încetare a sarcinii din motive medicale. Dacă o sau nu o întrerupeți, ar trebui să se decidă și numai de femeia însăși și de familia ei.
Dacă se decide să părăsească copilul, femeia va avea încă suficient timp să se pregătească pentru nașterea unor crocante "speciale".